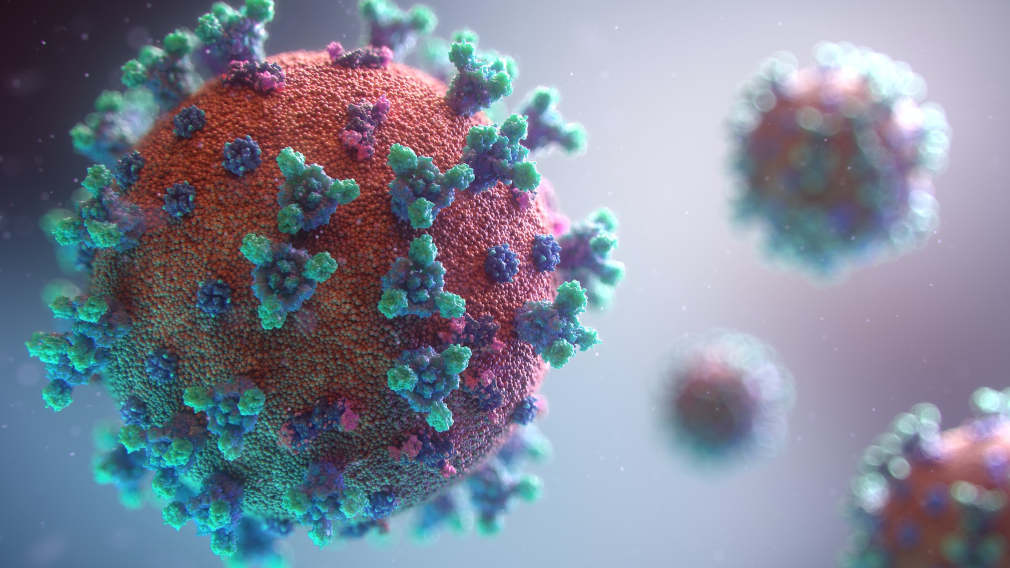
Coronavirusul sindromului respirator acut sever 2 (SARS-CoV-2) este o tulpină de coronavirus care produce boala respiratorie COVID-19. SARS-CoV-2 este un coronavirus ARN monocatenar cu polaritate pozitivă, fiind contagios pentru oameni. Coronavirusurile infectează oamenii, alte animale, inclusiv animalele domestice și de companie, dar și păsările. Coronavirusurile umane sunt capabile să provoace boli, pornind de la răceala obișnuită și până la afecțiuni mai grave, precum sindromul respirator din Orientul Mijlociu (MERS, cu o rată de mortalitate de aprox. 34%). SARS-CoV-2 este al șaptelea coronavirus cunoscut să infecteze oamenii, după 229E, NL63, OC43, HKU1, MERS-CoV și originalul SARS-CoV.
Se crede că virusul are o origine zoonotică, deoarece are similitudini genetice cu coronavirusurile de la lilieci. Încă nu există dovezi concludente care să lege un rezervor natural al virusului, cum ar fi pangolinul (un mamifer care trăiește în Asia), de introducerea sa la oameni. Virusul arată o diversitate genetică redusă, ceea ce demonstrează că a ajuns la oameni recent, spre sfârșitul anului 2019.
Structură
Ca toate coronavirusurile implicate în epidemia de SARS din 2003, SARS-CoV-2 aparține subgenului Sarbecovirus, din genul Betacoronavirus. Secvența sa ARN are o lungime de aproximativ 30.000 de baze, o lungime relativ mare pentru un coronavirus. Genomul său constă aproape în totalitate din secvențe care codifică proteine, ceea ce constituie o caracteristică și a altor coronavirusuri. SARS-CoV-2 este unic printre betacoronavirusurile cunoscute prin faptul că încorporează un sit polibazic de clivaj al furinei, ceea ce îi crește patogenitatea și transmisibilitatea. Se crede că existența acestui sit a fost esențială pentru transferul zoonotic la oameni.
Fiecare virion al SARS-CoV-2 are un diametru de 50-200 nanometri. La fel ca alte coronavirusuri, SARS-CoV-2 conține patru proteine structurale, denumite S (spike), E (anvelopă), M (membrană) și N (nucleocapsidă); proteina N înglobează ARN-ul viral, iar proteinele S, E și M formează împreună anvelopa virală. Proteina S (spike) este o glicoproteină și este divizată în două subunități funcționale (S1 și S2). Proteina S este cea care permite virusului să se atașeze de și să fuzioneze cu membrana celulei-gazdă; subunitatea S1 catalizează atașarea, iar subunitatea S2 fuzionează.
Experimentele de modelare proteică efectuate asupra proteinei S au sugerat că SARS-CoV-2 are o afinitate suficientă față de receptorul enzimei de conversie a angiotensinei 2 (ECA2) din celulele umane pentru a-l folosi ca mecanism de pătrundere în celulă. Ulterior, mai multe studii experimentale independente au demonstrat că ECA2 poate funcționa ca receptor pentru SARS-CoV-2; mai mult, studiile au arătat că SARS-CoV-2 are o afinitate mai ridicată față de ECA2 umană comparativ cu tulpina de virus SARS originală.
După ce virionul SARS-CoV-2 s-a atașat de celula-țintă, proteaza celulară TMPRSS2 scindează proteina S a virusului, expunând o peptidă de fuzionare din subunitatea S2 și receptorul ECA2 gazdă. După fuzionare, în jurul virionului se formează un endozom, separându-l de restul celulei. Virionul scapă din endozom când pH-ul acestuia scade sau când catepsina (o enzimă care degradează proteine) îl clivează. Apoi virionul își eliberează ARN-ul în celulă, forțând-o să producă și să disemineze copii ale virusului, care infectează alte celule. SARS-CoV-2 produce cel puțin trei factori de virulență, care facilitează răspândirea noilor virioni în alte celule și inhibă răspunsul imun.

Structura coronavirusului SARS-CoV-2. | Ilustrație: ENCICLOPEDIA BRITANNICA
Variante
Există mii de variante ale virusului SARS-CoV-2, care pot fi grupate în clade. La sfârșitul anului 2020 au apărut câteva variante notabile. Organizația Mondială a Sănătății a declarat patru variante ca fiind îngrijorătoare, și anume:
- Alfa: varianta B.1.1.7 a apărut în Marea Britanie în septembrie 2020 și prezintă transmisibilitate și virulență mai ridicate. Mutațiile notabile ale acestei variante sunt N501Y, P681H și E484K;
- Beta: varianta B.1.351 a apărut în Africa de Sud în mai 2020 și prezintă o transmisibilitate mai ridicată, dar și modificări în ceea ce privește caracterul antigetic, fapt care a provocat unele îngrijorări legate de eficiența anumitor vaccinuri. Mutații notabile ale acestei variante sunt K417N, E484K și N501Y;
- Gama: varianta P.1 a apărut în Brazilia în noiembrie 2020 și prezintă transmisibilitate și virulență mai ridicate, dar și modificări în ceea ce privește caracterul antigetic. Mutații notabile ale acestei variante sunt K417N, E484K și N501Y;
- Delta: varianta B.1.617.2 a apărut în India în octombrie 2020. Aceasta este caracterizată prin transmisibilitate și virulență mai ridicate, devenind varianta dominantă la nivel global. Delta conține mutațiile L452R și P681R în proteina virală S (spike);
- Omicron: varianta B.1.1.529 a fost identificată la sfârșitul lui noiembrie 2021 în Africa de Sud. Varianta prezintă aproximativ 30 de mutații la nivelul proteinei spike și a fost catalogată de către OMS drept variantă de îngrijorare. Omicron conține unele mutații găsite în sau similare cu alte variante îngrijorătoare, cum ar fi varianta Alfa extrem de infecțioasă și varianta Delta dominantă la nivel mondial.
Modul de transmitere și infectare
Transmiterea de la om la om a SARS-CoV-2 a fost confirmată pe 20 ianuarie 2020, în timpul pandemiei de COVID-19. S-a presupus inițial că transmiterea se face prin particulele lichide respiratorii împrăștiate în aer prin strănut sau tușit, pe o rază de 1,8 m. Cercetări ulterioare au arătat că vorbitul este un alt mod de transmitere, mai ales în spațiile închise, cu circulație redusă a aerului.
Alte studii au sugerat că virusul ar putea fi aeropurtat, aerosolii putând fi capabili să îl transmită. În timpul transmiterii de la om la om, se crede că între 200 și 800 de virioni de SARS-CoV-2 sunt suficienți pentru declanșarea infecției.
Contactul indirect, prin intermediul suprafețelor contaminate este o altă posibilă cale de infectare.
Cercetările preliminare au arătat că virusul poate rămâne activ pe plastic și inox până la trei zile, dar nu supraviețuiește pe carton mai mult de o zi sau pe cupru mai mult de patru ore. Virusul este inactivat de săpun, care îi distruge anvelopa lipidică. ARN viral a fost descoperit și în materiile fecale și în sperma provenite de la persoane infectate.
Gradul în care virusul este contagios în perioada de incubație nu a fost stabilit cu certitudine, dar cercetările au arătat că faringele atinge vârful încărcării virale la aproximativ patru zile după infectare sau în prima săptămână de simptome, după care încărcarea virală scade. Pe 1 februarie 2020, Organizația Mondială a Sănătății a indicat că transmiterea de la persoane asimptomatice nu este o cale majoră de infectare. Cu toate acestea, un model epidemiologic de la începutul epidemiei din China a sugerat că pre-infecțiile (infecțiile asimptomatice) ar putea fi sursa pentru majoritatea infectărilor.
Cele mai infecțioase persoane sunt cele care prezintă simptome. Persoanele pot transmite virusul chiar dacă sunt asimptomatice, însă nu este clar cât de des se întâmplă acest lucru. Se estimează că numărul persoanelor infectate care nu prezintă simptome este de 17%, iar persoanele asimptomatice prezintă un risc redus cu 42% de a transmite virusul.
Un studiu al cercetătorilor de la Universitatea din Carolina de Nord a arătat că mucoasa nazală este locul predominant de pornire a infecției, după care virusul este aspirat în plămâni. Există un gradient al infectării, care este mai ridicat în epiteliul pulmonar proximal și mai redus în cel distal, cu focare ale infecției în celulele ciliate din căile respiratorii și în pneumocitele de tip 2 din alveolele pulmonare.
Sputa și saliva conțin cantități însemnate de virus. Deși COVID-19 nu este o boală cu transmitere sexuală, virusul se poate transmite prin sărut și contacte intime. Virusul poate apărea în laptele matern, însă nu este sigur dacă este infecțios și transmisibil la copil.
Există unele dovezi ale transmiterii SARS-CoV-2 de la om la animale, în special la feline.

Modul de transmitere a coronavirusului SARS-CoV-2 | Ilustrație: WORLD HEART FEDERATION
Fiziopatologie
Mecanismele de acțiune ale COVID-19 includ:
- leziuni celulare directe mediate de virus;
- dereglarea sistemului renină-angiotensină-aldosteron (SRAA) ca o consecință a reglării descendente a ECA2 în urmă pătrunderii virusului în celule, ceea ce duce la scăderea scindării angiotensinei I și angiotensinei II;
- afectarea celulelor endoteliale, cu formarea de trombi și inflamație;
- dereglarea răspunsului imun și hiperinflamația cauzată de inhibarea semnalizării interferonului de către virus, limfopenie T și producerea de citokine proinflamatorii, în special IL-6 și TNFα.
Plămânii sunt organele cele mai afectate de COVID-19, deoarece virusul pătrunde în celulele pulmonare prin sistemul enzimei angiotensin convertază 2 (enzima de conversie a angiotensinei 2 – ECA2), care este foarte abundentă în celulele alveolare de tip II. Virusul folosește o glicoproteină denumită ”spike” pentru a se lega de ECA2 și a pătrunde în celulă. Densitatea ECA2 din fiecare țesut este în directă corelație cu severitatea bolii în acel țesut. De aceea, s-a sugerat că reducerea activității ECA2 ar putea avea un efect protector, deși un alt punct de vedere este acela că creșterea activității ECA2 prin utilizarea unor medicamente care blochează receptorul pentru angiotensina II ar putea avea un efect protector. Pe măsură ce boala avansează la nivel alveolar, se ajunge la insuficiență respiratorie și apoi la moarte.
SARS-CoV-2 poate cauza insuficiență respiratorie prin afectarea trunchiului cerebral, așa după cum s-a descoperit că alte coronavirusuri pot invada sistemul nervos central. Cu toate că virusul a fost detectat în lichidul cerebrospinal la autopsii, nu este clar mecanismul exact prin care acesta ajunge în sistemul nervos central; ar putea avea loc prin pătrunderea în nervii periferici, având în vedere nivelurile reduse de ECA2 din creier.
Virusul poate afecta sistemul gastrointestinal, deoarece ECA2 se găsește din abundență în celulele glandulare din epiteliul gastric, duodenal și rectal, precum și în celulele endoteliale și enterocitele din intestinul subțire.
SARS-CoV-2 poate provoca afecțiuni acute ale miocardului și afecțiuni cronice ale sistemului cardiovascular, care sunt cu atât mai grave cu cât boala este mai severă. Afecțiunile acute ale inimii pot avea legătură cu receptorii ECA2 din miocard, unde aceștia se regăsesc în număr mare și au rol în funcționarea inimii. Se crede că disfuncționalitățile vaselor sanguine și formarea cheagurilor de sânge contribuie semnificativ la rata mortalității (cheagurile de sânge pot duce la embolism pulmonar sau la atac cerebral, complicații care au dus la moartea pacienților infectați cu SARS-CoV-2). Se pare că infecția virală declanșează o succesiune de răspunsuri vasoconstrictoare în organism, inclusiv la nivelul circulației pulmonare.