Viața organismelor complexe depinde de menținerea integrității sistemului circulator. Sângele transportă oxigen, nutrienți, hormoni și componente ale sistemului imunitar către fiecare celulă a corpului. Totuși, rețeaua vasculară a organismului este permanent expusă riscului de lezare, fie prin traumatisme externe, fie prin microleziuni produse în mod natural în timpul activităților zilnice. În aceste condiții, corpul uman trebuie să reacționeze rapid pentru a preveni pierderea excesivă de sânge – hemoragiile.
Procesul biologic prin care organismul oprește sângerarea poartă numele de hemostază. Aceasta reprezintă un sistem complex și extrem de bine coordonat de mecanisme celulare și moleculare care acționează pentru a sigila vasele de sânge lezate, menținând în același timp fluiditatea sângelui în restul circulației. Hemostaza implică interacțiunea dintre pereții vaselor sanguine, celulele sangvine specializate și o serie de proteine plasmatice numite factori de coagulare.
În mod clasic, hemostaza este împărțită în trei etape principale: vasoconstricția, formarea dopului plachetar și coagularea sângelui, urmate de un proces final de fibrinoliză, care dizolvă cheagul după vindecarea țesutului. Împreună, aceste mecanisme asigură echilibrul delicat dintre prevenirea hemoragiei și evitarea formării necontrolate de cheaguri.
Vasoconstricția: prima reacție la lezarea unui vas
Primul răspuns al organismului la o leziune vasculară este vasoconstricția, adică îngustarea locală a vasului de sânge afectat. Acest proces are loc aproape instantaneu și are rolul de a reduce fluxul sanguin în zona lezată, limitând astfel pierderea de sânge.
Vasoconstricția este declanșată prin mai multe mecanisme simultane. În primul rând, lezarea peretelui vascular determină un reflex local al musculaturii netede din peretele vasului. În al doilea rând, celulele endoteliale și trombocitele eliberează substanțe vasoconstrictoare, precum endotelina, tromboxanul A₂ și serotonina. Aceste molecule semnalizează contracția musculaturii vasculare și contribuie la stabilizarea zonei afectate.
Deși vasoconstricția este o reacție rapidă, ea are un caracter temporar. În lipsa mecanismelor ulterioare de hemostază, această îngustare a vasului nu ar fi suficientă pentru a opri complet hemoragia. Prin urmare, organismul activează imediat următoarea etapă: formarea dopului plachetar.
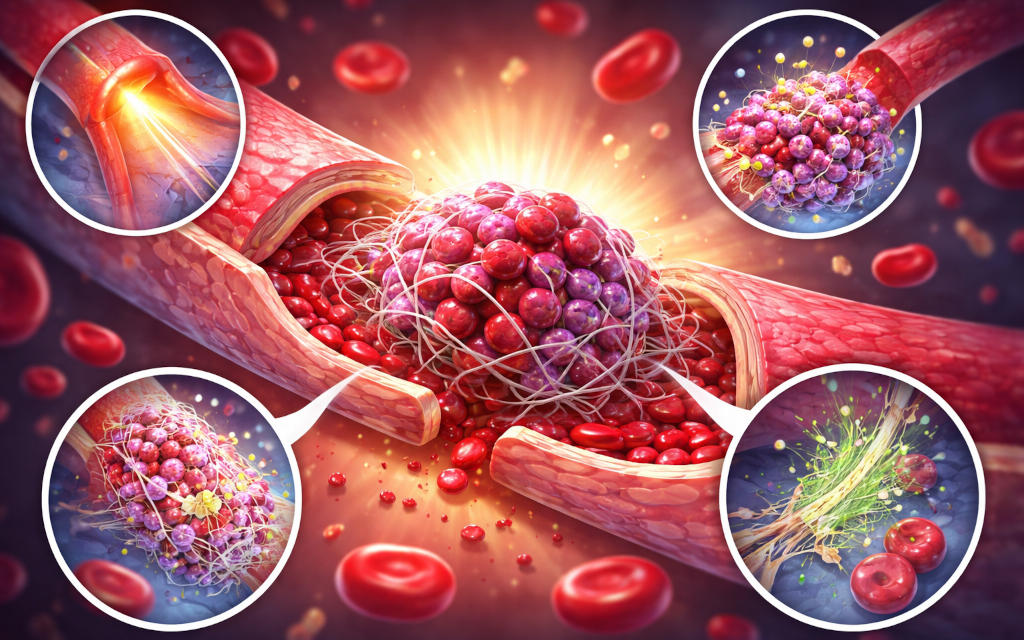
Trombocitele și dopul plachetar: sigiliul temporar
Trombocitele, cunoscute și sub numele de plachete sangvine, sunt fragmente celulare produse în măduva osoasă și specializate în procesul de hemostază. În mod normal, ele circulă în sânge într-o stare inactivă. Totuși, atunci când un vas de sânge este lezat, structurile subendoteliale devin expuse, iar trombocitele reacționează rapid.
Procesul de formare a dopului plachetar se desfășoară în mai multe etape:
Aderența trombocitelor
Prima etapă este aderența trombocitelor la zona lezată. Aceasta este facilitată de o proteină plasmatică esențială numită factorul von Willebrand, care acționează ca o punte între trombocite și fibrele de colagen expuse din peretele vasului.
Prin intermediul receptorilor specifici de pe suprafața lor, trombocitele se fixează ferm de zona afectată.
Activarea trombocitelor
Odată aderate, trombocitele suferă un proces de activare. Ele își modifică forma, devenind mai spinoase și extinzând pseudopode care le permit să interacționeze cu alte trombocite. În același timp, eliberează o serie de substanțe bioactive, inclusiv ADP, tromboxan A₂ și serotonină, care amplifică răspunsul hemostatic.
Aceste molecule atrag alte trombocite către locul leziunii, creând un efect de amplificare.
Agregarea trombocitelor
În etapa finală a acestei faze, trombocitele activate se leagă între ele prin intermediul receptorilor de glicoproteină IIb/IIIa și al moleculelor de fibrinogen. Astfel se formează un dop plachetar, care acționează ca un sigiliu temporar ce limitează sângerarea.
Totuși, dopul plachetar este relativ fragil și poate fi destabilizat de fluxul sanguin. Pentru a consolida această structură, organismul activează etapa de coagulare.
Coagularea sângelui: formarea rețelei de fibrină
Coagularea sângelui reprezintă o cascadă complexă de reacții enzimatice care implică peste o duzină de proteine plasmatice, cunoscute drept factori de coagulare. Acești factori sunt produși în principal de ficat și circulă în sânge într-o formă inactivă.
Când un vas de sânge este lezat, acești factori sunt activați succesiv într-o reacție în lanț, asemănătoare unei cascade biochimice. În mod tradițional, această cascadă este descrisă prin două căi principale:
- calea intrinsecă, activată de contactul sângelui cu suprafețe lezate;
- calea extrinsecă, declanșată de eliberarea factorului tisular din celulele afectate.
Ambele căi converg într-o etapă comună care duce la formarea enzimei trombină.
Rolul trombinei
Trombina este una dintre cele mai importante enzime ale hemostazei. Ea are multiple funcții, dar cea mai importantă este transformarea fibrinogenului – o proteină solubilă din plasmă – în fibrină, o proteină insolubilă.
Fibrina formează o rețea tridimensională de filamente care stabilizează dopul plachetar. Această rețea acționează ca o plasă microscopică ce capturează trombocite și celule sanguine, transformând dopul temporar într-un cheag stabil.
În plus, trombina amplifică procesul de coagulare activând alți factori de coagulare și stimulând activarea trombocitelor.
Stabilizarea cheagului
După formarea fibrei de fibrină, intervine factorul XIII, care consolidează rețeaua de fibrină prin legături covalente. Acest proces transformă cheagul într-o structură mult mai rezistentă la presiunea fluxului sanguin.
În paralel, trombocitele contractă rețeaua de fibrină printr-un proces numit retracția cheagului, apropiind marginile leziunii și facilitând vindecarea țesutului.
Sistemele de control al coagulării
Deși coagularea este vitală pentru oprirea hemoragiilor, activarea necontrolată a acestui proces ar putea duce la formarea de cheaguri periculoase în interiorul vaselor sanguine. Pentru a preveni acest lucru, organismul dispune de mai multe mecanisme anticoagulante naturale.
Printre acestea se numără:
- antitrombina, care inhibă trombina și alți factori de coagulare;
- proteina C și proteina S, care limitează activitatea unor factori din cascada de coagulare;
- suprafața celulelor endoteliale sănătoase, care produce molecule ce inhibă agregarea trombocitelor.
Aceste mecanisme mențin echilibrul dintre coagulare și fluiditatea sângelui, prevenind apariția trombozelor.
Fibrinoliza: dizolvarea cheagului după vindecare
După ce vasul de sânge s-a reparat și țesutul s-a vindecat, cheagul nu mai este necesar. În acest moment intervine procesul de fibrinoliză, care dizolvă rețeaua de fibrină și restabilește circulația normală.
Principalul actor al acestui proces este plasmina, o enzimă derivată din precursorul său, plasminogenul. Plasmina degradează fibrina în fragmente mai mici, care sunt ulterior eliminate din circulație.
Activarea plasminogenului este stimulată de activatorul tisular al plasminogenului (tPA), produs de celulele endoteliale. Acest mecanism asigură eliminarea controlată a cheagului, fără a afecta coagularea necesară în alte regiuni ale corpului.
Tulburări ale hemostazei
Defectele în mecanismele hemostatice pot conduce la două tipuri principale de patologii: tendința de sângerare excesivă sau formarea anormală de cheaguri.
Un exemplu clasic de tulburare hemoragică este hemofilia, o boală genetică în care lipsa unor factori de coagulare determină sângerări prelungite. De asemenea, boala von Willebrand afectează aderența trombocitelor și este una dintre cele mai frecvente tulburări de coagulare.
Pe de altă parte, hiperactivarea sistemului de coagulare poate produce tromboze, cheaguri care se formează în interiorul vaselor sanguine și pot bloca circulația. Dacă astfel de cheaguri migrează în circulație, ele pot provoca embolie pulmonară, infarct miocardic sau accident vascular cerebral.